Hoy en el periódico Información, Amparo Berenguer Díez, Residente de M.F. Y C. de nuestro Centro de Salud publica este artículo, informando del inicio de la campaña antigripal y las recomendaciones de vacunación en niños y adolescentes. ¡Muchas gracias Amparo!
Como cada año octubre es el mes del inicio de la campaña de vacunación antigripal. Este año la campaña durará desde el 23 de octubre de 2017 hasta el 31 de enero de 2018. En pocas semanas empezaremos a ver en la consulta los primeros cuadros gripales, de ahí la importancia de que los grupos de riesgo comiencen a vacunarse cuanto antes.
La gripe es una enfermedad infecciosa que está producida por virus y es muy contagiosa. En los niños puede presentarse de varias maneras, aunque por lo general se comporta como un resfriado con fiebre, que puede ser elevada y síntomas respiratorios como tos, obstrucción nasal y moqueo. También puede presentar vómitos, diarrea y dolores musculares o articulares.
Es muy contagiosa y se transmite de persona a persona a través del aire por la tos, los estornudos, las manos, o por medio de objetos que hayan sido contaminados con el virus, de ahí la importancia de una adecuada higiene de manos para evitar el contagio.
Al ser una enfermedad producida por virus sólo disponemos de tratamiento sintomático: administrar antitérmicos para bajar la fiebre y mejorar el estado general del niño, además de insistir en la adecuada ingesta de líquido. El uso de antibióticos no está indicado, excepto en caso de que la gripe se complique con otros procesos.
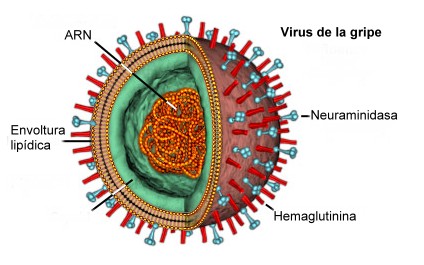
Pero afortunadamente sí disponemos de la vacunación para prevenirla. El virus de la gripe tiene la propiedad de poder cambiar de año en año. Ésta es la razón por la que anualmente hay que fabricar una vacuna adaptada a los cambios que haya sufrido el virus. En esta campaña las vacunas antigripales disponibles son las inactivadas trivalentes mediante inyección intramuscular. Además se puede poner al mismo tiempo que otras vacunas, pero eligiendo lugares distintos para aplicar la inyección.
El año pasado estuvo disponible la vacunación intranasal que resultaba muy cómoda de administrar al niño. Pero este año, por decisión del laboratorio que la comercializa, no estará disponible en España.
¿A qué niños y adolescentes vacunamos?:
La vacuna de la gripe sólo se debe usar en niños a partir de los 6 meses de edad. El Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP) recomienda la vacunación en niños a partir de los 6 meses de edad y adolescentes con enfermedades que puedan suponerles un mayor riesgo de complicaciones, enfermedades como asma, diabetes, enfermedades neurológicas, o bien niños prematuros, niños con Síndrome de Down… o que lleven tratamientos mantenidos con determinados fármacos.
También la recomiendan a los niños sanos y resto de convivientes de personas enfermas (niños o adultos) en los que podría resultar especialmente peligrosa esta enfermedad, estén o no ellos mismos vacunados. Y por último, también la recomienda a los miembros del entorno familiar cuando existan lactantes menores de 6 meses de edad con factores de riesgo ya que, como he dicho, no pueden recibirla por edad.
¿Y si mi hijo no pertenece a ninguno de estos grupos, lo debo vacunar?:
El CAV-AEP considera que sí es recomendable la vacunación antigripal en la población infantil, a pesar de que la vacuna es menos eficaz en los de menor edad, porque además de la protección individual hay un efecto comunitario: son los niños los que excretan el virus durante más días, siendo los principales diseminadores del virus en la comunidad. Por tanto la vacunación infantil antigripal es quizás, la medida más efectiva para reducir la carga global de la enfermedad en los adultos, sobre todo en las personas mayores.
Más información en la web del Comité Asesor de Vacunas de la Asociación Española de Pediatría.