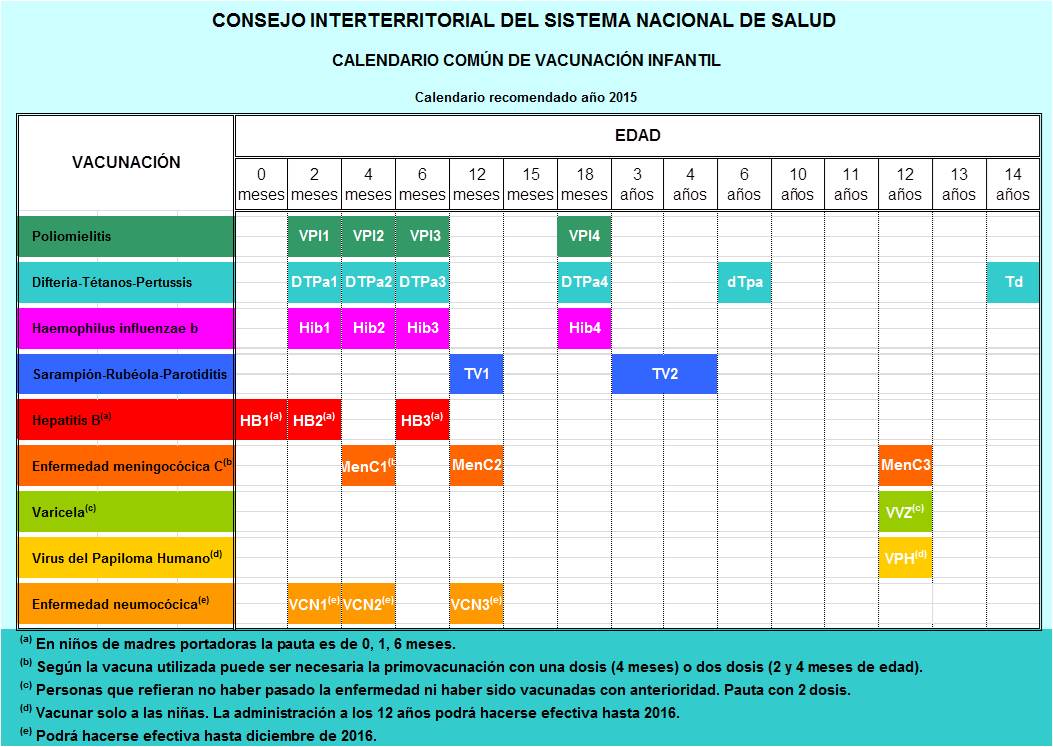
Los casos de cáncer de piel aumentan cada año y aunque afectan a los adultos, los expertos vuelven a incidir en que el principal desencadenante del cáncer de piel es la exposición excesiva a los rayos ultravioleta, por lo que es muy importante lograr una mayor concienciación social acerca de un cambio de hábitos de exposición solar.
Empezamos por la infancia, porque es un tiempo de gran exposición solar (se estima que entre el 50 y el 80% del daño ocasionado por el sol que un individuo sufre a lo largo de su vida se produce durante su infancia y adolescencia) porque está demostrado que la piel de un niño es más susceptible al daño derivado de la luz solar, y porque sus mecanismos de defensa son menos eficaces.
Nuestra piel tiene “memoria” y almacena las sucesivas veces que hemos sometido nuestra piel a un sol excesivo. Sabemos que la radiación ultravioleta es el principal factor de riesgo para el desarrollo de cáncer de piel, y es esta radiación acumulada durante la infancia la que implica el mayor riesgo. Por eso, año tras año, al llegar a esta época volvemos a insistir en la necesidad de una correcta fotoprotección.
Llamamos fotoprotección endógena a todos aquellos mecanismos naturales de protección frente el daño celular que puede ocasionar la radiación ultravioleta y fotoprotección exógena a las acciones que podemos utilizar externamente para proteger la piel del sol, como la ropa, gafas de sol o las cremas protectoras.
¿Qué tipos de fotoprotectores hay?:
Los fotoprotectores se dividen en fotoprotectores físicos y químicos. Los químicos absorben la radiación UVA, otros absorben la UVB o ambos tipos de radiación. Los fotoprotectores físicos o pantallas minerales actúan como una barrera física, absorbiendo y dispersando la radiación ultravioleta, así como la luz visible y los infrarrojos.
Los fotoprotectores sólo son beneficiosos si se usan de forma adecuada: aplicarlos unos 30 minutos antes de la exposición solar y reaplicarlos cada 2 horas o bien tras actividades que puedan eliminarlos de la piel como el ejercicio intenso, tras nadar o secarse con la toalla.
¿Qué es el factor de protección solar (FPS)?:
El FPS es un índice que mide la capacidad protectora de un filtro frente a los efectos nocivos del sol. El número del FPS indica la relación entre el tiempo que podemos estar expuestos al sol antes de aparecer eritema solar con el fotoprotector respecto al tiempo que tardaría en aparecer sin el fotoprotector. Así un FPS de 30, por ejemplo, indica que con el filtro el eritema solar tardaría 30 veces más tiempo en aparecer que sin él.
La FDA (Food and Drug Administration de EEUU) no recomienda el uso de fotoprotectores en menores de 6 meses, por tanto a estas edades deben cubrirse con ropa. En los mayores de 6 meses se deben usar filtros de FPS > o = 25, que cubran UVA y UVB y que sean resistentes al agua y al sudor.
Volvemos a recordarnos las medidas de prevención de sentido común: no tomar el sol de 11 de la mañana a 4 de la tarde; utilizar protección solar superior al 15, un factor 30 es suficiente; tampoco superior a 50 porque no aporta nada y utilizar el protector solar, al menos, 30 minutos antes de tomar el sol. Nunca utilizar aceites solares, según los dermatólogos habría que prohibirlos. Exponerse al sol progresivamente; utilizar gafas solares, gorros y camisetas en caso de permanecer mucho tiempo en la playa.
Aunque volveré con el tema de la ropa, dejo el enlace con una entrada anterior que os puede interesar: Hablemos de ropa y protección solar.