Los padres de Pedro (3 años) y Borja (21 meses) me envían el siguiente correo:
“….estamos teniendo un pequeño problema con Borja.
Estamos intentando introducirle la comida sin triturar, y nos es imposible. La cuestión es que él a media mañana come galletas y luego merienda bocadillo, por lo que no tiene ningún problema en masticar, pero a la hora de comer o cenar, sólo quiere comida triturada.
LLevamos desde la semana pasada empeñados en que empieze a comer y cenar en familia, junto con Pedro y nosotros; le ponemos arroz, pasta o guisado (por ejemplo) y se niega a comer, llora y llora hasta que le ponemos el puré.
Desde el jueves pasado hemos tomado la decisión de que si no come lo acostamos a dormir la siesta sin comer, saltándonos esa comida.
Estamos algo preocupados, porque siempre ha sido un niño bajo de peso, actualmente pesa 11 kilos y su percentil siempre ha rondado el 50, motivo por el que hemos tardado tanto en introducirlo en la comida.
Queriamos preguntarte si estamos haciendo bien o cedemos a la hora de darle purés, ya que no queremos que se ponga débil y coja más enfermedades de lo normal.”
Con el permiso de los padres les hago llegar mi opinión a través de maynet puesto que es una consulta frecuente. Veamos:
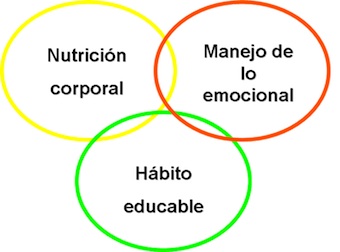
El abordaje de un tema de comida en la infancia requiere, en mi opinión, estos 3 enfoques que esquematiza el dibujo y que van entrelazados:
Por un lado lo puramente nutritivo: a todos los padres nos preocupa pensar que no estamos “nutriendo” bien a nuestro hijo, de ahí que en las temporadas o los días que come menos estemos alerta… y aquí conviene hacer un inciso: la etapa por la que está pasando Borja. En el aspecto nutricional ocurre que se enlentece la curva de crecimiento y por tanto disminuyen sus necesidades nutritivas, los padres suelen decirme “¿no ve que no crece porque no come?” y yo les contesto: “no es así, es: no come porque no crece”. Además hay una ingesta muy variable: días de comer muy bien y otros nada, y una comida bien y dos fatal… y si además ha sido un niño que ha comido fenomenal en la etapa anterior, platos enormes de purés, pasar de ahí a… “cada vez menos” es, si no se conoce lo que está pasando, difícil de asimilar y provoca angustia, pero ésto pertenece ya a la siguiente mirada…
En el tema de comida se mueven muchos hilos desde el punto de vista emocional y que hemos de manejar: por un lado estaría Borja, que ya hemos visto lo que le pasa en su crecimiento, pero también a nivel emocional ha entrado, alrededor de los 2 años, en la llamada etapa anal, en la etapa del “no” a todo…incluída por supuesto la comida, a probar cosas nuevas. Se niega a casi todo y hace valer que “aquí estoy yo”. Y por otro lado vosotros, lo que os mueve por dentro ver que se salta comidas, si esa ansiedad está controlada y os permite mantener la serenidad necesaria para que la comida no se convierta en un pulso, en “me enfado contigo si no comes”, no!, la comida no está en medio de la relación con Borja, ¿me explico?, y en ésto tenéis una gran ventaja y es que sóis unos padres que váis a la par, que os apoyáis el uno en el otro, que estáis juntos en el educar…y entramos en el tercer enfoque y como véis va todo interrelacionado…
El educar en la comida y en esta etapa no es fácil; la decisión de hacer ya comida familiar me parece estupenda, es lo que toca…y lo que le ocurre a Borja es lo normal, cuesta más que pasen del puré a masticar la comida, aunque sepa comer perfectamente el bocadillo… pero en este punto en el que estáis es muy importante que el momento de la comida sea agradable, si se pasa el tiempo llorando hasta que le ponéis el puré supongo que creará tensión y está su hermano, que también es pequeño, y al que también hay que cuidar. Por tanto, sabiendo que el objetivo es conseguir la comida familiar en un ambiente agradable, partimos de dónde estamos para llegar ahí. No hay recetas en el educar, yo siempre digo que es un arte puesto que requiere inspiración en cada momento…pero una opción es partir de todos en la mesa y Borja con su puré pero lo más autónomo posible y restablecemos el ambiente agradable…a partir de ahí algunos días él como los demás (por ej. con pasta) ponemos plato grande y dos o tres macarrones…y ver qué pasa…y cada día iremos haciendo también las texturas del puré más gruesa. No hay prisa. Por último con la comida no hay premio ni castigo, no vale “te quedas sin postre si no te comes ésto” y tampoco he leído en ningún sitio que hay que terminarse los platos.
Creo que me he extendido mucho, pero confío en que os sea útil.