Hoy ha llegado a la consulta Rubén, un niño de 8 años, con dolor en el oído derecho. Asiste a un curso de natación y está muy enfadado porque su madre le ha dicho que si es de la piscina no podrá seguir.
Efectivamente es una otitis externa, es decir, una inflamación del conducto auditivo externo (CAE) generalmente de causa infecciosa.
Los síntomas son sobre todo el dolor, que aumenta al mover y estirar el pabellón auricular o al masticar, la sensación de no oir bien y la supuración.
El tratamiento aconsejado es, de entrada, calmar el dolor con paracetamol o ibuprofeno oral a las dosis adecuadas y de forma pautada cada 4-6 horas, sin esperar a que el dolor aparezca. Generalmente se pauta también tratamiento con gotas óticas con antisépticos o antibióticos asociados o no a corticoides.
Es importante saber aplicar las gotas:
* En primer lugar se puede colocar una gasa (no algodón) para intentar absorber la secreción que hay en el conducto.
* El niño se debe colocar tumbado y de lado (decúbito lateral) con el oído afectado hacia arriba.
* Echar la cantidad de gotas prescritas en el CAE.
* Traccionar suavemente del pabellón auricular en varias direcciones para facilitar la entrada de las gotas.
* Debe permanecer así durante 3-5 minutos.
* No poner nada para tapar el oído.
Acudir al pediatra de entrada si el niño tiene alguna enfermedad de base, lleva drenajes en los oídos o es muy abundante la secreción en CAE. También si el dolor no calma en 48 horas.
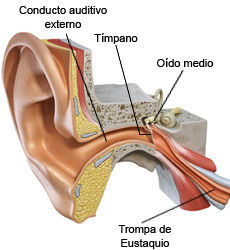
Por último, ¿qué medidas preventivas podemos adoptar?: Es recomendable el uso de tapones (algodón impregnado en cera, silicona, polivinilo…), secar bien el oído tras el baño pero no usar bastoncillos; algunos otorrinos aconsejan la instilación de ácido bórico al 2-4% tras el baño para restablecer el ambiente ácido del CAE.
Por cierto: ¡tod@s l@s niñ@s deben saber nadar!, ¡aprovechad el verano!.
Quizás también te interese:
 Infecciones de vías respiratorias
Infecciones de vías respiratorias