Esta semana ha venido a consulta Andrés, un niño de 11 años, por dolor en el talón.
Tras preguntarle acerca del dolor y explorarlo, la sospecha es de que se trata de la “enfermedad” de Sever.
Para completar la información que le adelanté en la consulta pensaba hacerle un resumen en maynet, pero me parece muy bueno el que hace el Dr. César Galo García Fontecha, especialista en ortopedia pediátrica, en su web traumatología infantil.com.
Por tanto aquí te dejo el enlace: Enfermedad de Sever.
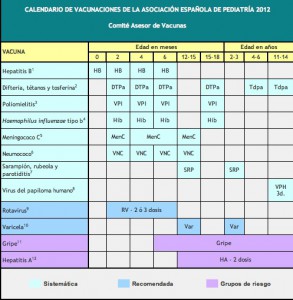
Calendario de Vacunaciones de la AEP 2012
«El Comité Asesor de Vacunas (CAV) de la Asociación Española de Pediatría (AEP) actualiza sus recomendaciones de vacunación, en la infancia y la adolescencia, con la publicación de su calendario de vacunaciones para 2012. Estas recomendaciones tienen en cuenta la evidencia disponible sobre la efectividad y la eficiencia de las vacunas, así como la epidemiología de las enfermedades inmunoprevenibles en nuestro país.»
«Las principales novedades en las recomendaciones para el año 2012, respecto a las emitidas por este comité hace un año, son las siguientes:
* Las primeras dosis de las vacunas triple vírica (TV) y de la varicela se recomiendan preferentemente a los 12 meses, aunque se considera aceptable entre los 12 y 15 meses.
* Las segundas dosis de las vacunas TV y de la varicela se recomiendan entre los 2 y 3 años, con preferencia por los 2 años.
* La nueva horquilla de administración recomendada de las dosis de refuerzo de las vacunas frente al meningococo C y al neumococo es de 12 a 15 meses.
* Si las circunstancias epidemiológicas lo requieren, se recomienda una dosis de refuerzo frente al meningococo C a aquellos niños que hayan recibido una serie primaria en el primer año de vida sin refuerzo a partir de los 12 meses de vida.
* Se recomienda la vacuna combinada de baja carga antigénica frente al tétanos, la difteria y la tos ferina Tdpa a los 4-6 años, siempre acompañada de otra dosis de Tdpa a los 11-14 años (en 2011 a los 14-16 años).»
Encontraréis información más detallada en El portal de las vacunas de la Asociación Española de Pediatría, área de familias.
Seguimos insistiendo un año más en un calendario de vacunaciones único.
El vínculo entre madre y niño pequeño puede influir sobre la obesidad en la adolescencia
He leído este artículo en el Medline Plus, un servicio de la Biblioteca Nacional de Medicina de EE.UU. y me ha parecido interesante: plantea que las estrategias de prevención de la obesidad deben ir más allá de la comida y el ejercicio, puesto que parece haber una relación entre obesidad en el adolescente y un vínculo de «baja calidad» madre e hijo en los primeros meses de vida. Os dejo el enlace.
«Los hallazgos se hacen eco de investigaciones anteriores que mostraron que los niños pequeños que no tenían vínculos emocionales estrechos con sus padres eran más propensos a ser obesos para cuando tenían 4.5 años de edad. (…) El análisis mostró que el riesgo de obesidad de los niños a los 15 años era mayor entre los que tenían la relación emocional de más baja calidad con sus madres cuando eran niños pequeños. (…) Estos hallazgos y otros anteriores indican que el riesgo de obesidad podría ser afectado por áreas del cerebro que controlan las emociones y las respuestas al estrés, que funcionan junto con las que controlan el apetito y el equilibrio energético, explicaron los investigadores.
Los autores sugirieron que los esfuerzos de prevención de la obesidad deben incluir estrategias para mejorar el vínculo entre madre y niño, además de promover una dieta más sana y ejercicio.»
Síndrome de Gilbert
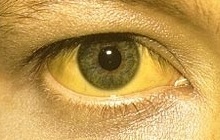
Hace unos días vino a consulta Jorge, un adolescente de 13 años, a recoger resultados de una analítica de sangre y como hallazgo casual aparece una bilirrubina total de 2.3 (la cifra normal es menor de 0.7). Al observarlo compruebo que, efectivamente, tiene un ligero tinte amarillo en conjuntivas. Los padres se habían dado cuenta desde hacía unos meses, pero como ven que está bien no le han dado más importancia.
Pero, ¿qué es la bilirrubina?:
Simplificando podemos decir que los glóbulos rojos o hematíes deben su color a la hemoglobina; al destruirse los hematíes viejos se libera la hemoglobina y se separa en 2: grupo heme y globina. El grupo heme se oxida y pasa a llamarse bilirrubina. Aunque hay otras vías de producción de bilirrubina, la mayoría procede de la destrucción de los hematíes viejos.
Para eliminar esta bilirrubina (que llamamos no conjugada o indirecta) del organismo va por la sangre al hígado, allí se transforma en la llamada bilirrubina conjugada o directa y por la bilis se elimina al pasar al tubo digestivo.
Aunque lo más frecuente sería pensar en un problema hepático, no tiene síntomas ningunos, la exploración es normal salvo el tinte ictérico y los valores de transaminasas son normales por lo que lo descartamos.
¿En qué otras causas pensamos?:
En primer lugar en el Síndrome de Gilbert, alteración hereditaria multifactorial, producido por el déficit de actividad de un enzima llamado UGT y que no da ningún síntoma salvo una leve ictericia que puede aparecer en condiciones de esfuerzo excesivo, strés, insomnio, ayuno o tras la ingesta de algunos medicamentos. Pronóstico enteramente benigno. Afecta a un 3-10 % de la población y más frecuente en hombres; como curiosidad añado que es más frecuente en personas con ascendencia extremeña. Suele aparecer en el adolescente o adulto joven. Suele diagnosticarse casualmente al hacerse una analítica y aparecer una bilirrubina indirecta elevada. Y el diagnóstico es por exclusión, al descartarse otras causas. Evidentemente no hay tratamiento y la expectativa de vida es normal.
Como a Jorge sólo se ha realizado la bilirrubina total, habrá que repetir la analítica, sin prisa, para desglosar la indirecta y la directa y así orientar mejor el diagnóstico.
Hay otras causas, pero mucho más raras, también hereditarias, también suelen iniciarse en el niño mayor o en el adolescente y también suelen manifestarse por el tinte ictérico, como son la enfermedad de Dubin-Johnson o la enfermedad de Rotor, de pronóstico excelente. En ambas la bilirrubina total está elevada con predominio de la conjugada.
Convulsiones febriles
Tengo pendiente hablar de las convulsiones febriles. Entiendo la preocupación de unos padres que han vivido una convulsión febril de su hijo, la sensación de pánico inicial al ver que pierde el conocimiento, ojos en blanco, blando o rígido… y los minutos pasan sin que reaccione.
Creo que conocer una serie de datos puede paliar su angustia.
Las convulsiones febriles son una respuesta del cerebro provocada por la fiebre que afectan alrededor del 3% de los niños, por lo general entre los 6 meses y los 5 años de edad. Existe una predisposición genética y si el niño tiene un pariente de primer grado con convulsiones febriles, tiene un riesgo del 10%.
La convulsión suele producirse al inicio de la infección, cuando la temperatura sube con rapidez. Sabemos que el 21% de las convulsiones febriles ocurren en la primera hora del proceso febril, el 57% desde la primera a las 24 horas y el 22% después de las 24 horas.
La mayoría (70-75%) son SIMPLES: es decir, generalizadas (afectan a todo el cuerpo), duración inferior a 15 minutos y no recurren en 24 horas, siendo el resto COMPLEJAS: focales, se repiten dos o más episodios dentro de las primeras 24 horas y son de duración superior a 15 minutos.
¿Qué riesgo hay de que se repita?:
Cuando un niño tiene una primera convulsión febril, el riesgo de tener una segunda es entre 30%-50%.
¿La convulsión febril pueda provocar daño cerebral o incluso muerte?, ¿puede tener riesgo de epilepsia más adelante?:
Las convulsiones febriles simples no producen lesión cerebral ni afectan al rendimiento intelectual ni aumentan el riesgo de padecer epilepsia. El riesgo a desarrollar epilepsia es del 1-2 %, similar al riesgo de todos los niños. En otros estudios hablan de un riesgo ligeramente mayor: entre el 2 y el 7% de los casos.
El riesgo de mortalidad por la propia convulsión febril es nulo.
¿Cómo debemos actuar si empieza con fiebre mi hijo?:
Debéis saber manejar el control de la fiebre, las dosis de antitérmicos, aunque, como he dicho antes, no sirve mucho para evitar la convulsión pues se dan al inicio del proceso infeccioso, cuando todavía no os habéis enterado que está enfermo.
¿Y qué hacemos si inicia la convulsión?: Aquí os copio lo que recomiendan en la web del Hospital de Cruces de Bilbao:
Sacar objetos de la boca. No es necesario meter nada para mantener la boca abierta puesto que la mordedura de lengua es excepcional.
Colocar al niño sobre una superficie confortable, y tumbado sobre un costado. De esta manera evitaremos por un lado que se lastime al comenzar las sacudidas y, por otro, que pueda tragar un posible vómito.
Si cede la convulsión y el niño queda adormilado es mejor no intentar estimularle o despertarle; el sueño es un mecanismo fisiológico necesario para que el niño se recupere.
Si la convulsión cede y el niño se recupera completamente en pocos minutos, no es imprescindible la valoración inmediata por un pediatra. Si piensa que las cosas no van bien, o está preocupado por algún motivo, consulte a su pediatra o acuda de nuevo al servicio de Urgencias. Si la convulsión no cede, su hijo debe ser atendido en el centro médico u hospitalario más cercano.
Y yo añado: Si te han prescrito el uso de diazepam rectal, administrarlo. También administrar por vía rectal el antitérmico durante la convulsión.
¿Es necesario realizar algún tipo de estudio?:
No está indicado ni realizar electroencefalograma ya que no ayuda al tratamiento ni permite predecir si se van a repetir las convulsiones.
101 Preguntas sobre Fibrosis Quística
La Federación Española de Fibrosis Quística ha editado este libro: 101 Preguntas sobre Fibrosis Quística. Una obra que ha sido elaborada a partir de preguntas enviadas por personas con FQ, familiares y amigos y aúna la experiencia, el esfuerzo y entrega de especialistas, familiares y personas con FQ, un manual que recoge, analiza y responde las dudas relacionadas con la enfermedad, desde ¿cómo se le dice a una niña de 5 años que tiene FQ? o ¿cómo contar en el colegio que tengo FQ?, o ¿por qué me pongo más veces enfermo que mis amigos?…
Creo que interesa a todos, profesionales de la salud incluidos; es un modelo de buen hacer y otra muestra más de la salud de que goza la federación de FQ. Puede adquirirse en formato papel o CD a través de las distintas Asociaciones de Fibrosis Quística. En la Comunidad Valenciana al teléfono 96 356 76 16 o enviando un correo electrónico a fibrosisadmonval@hotmail.es.
Aprovecho para mostrar de nuevo el mapa con la situación actual del cribado neonatal en Fibrosis Quística que muestra en su web la Federación Española de Fibrosis Quística; no todos los niños tienen las mismas oportunidades de un diagnóstico precoz que supondrá la mejora de su calidad de vida: