Hoy en el Suplemento de Salud del periódico Información el Dr. Javier González de Dios del Servicio de Pediatría. Hospital General Universitario de Alicante. Miembro del ECEMC y la Dra. Mª Luisa Martínez-Frías Directora y Responsable del ECEMC publican el siguiente artículo. Son ellos también los que han facilitado la imagen que ilustra el artículo.
Los defectos congénitos (o malformaciones) afectan a un 3% de los recién nacidos, y pueden llegar hasta el 6-7% si se incluye la detección durante los primeros años de vida de cada niño.
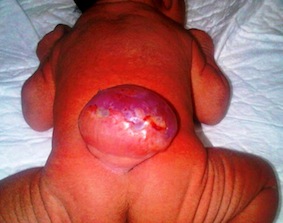
Algunos son defectos menores, por su escasa repercusión estética o funcional en el niño; por ejemplo, tener seis dedos en la mano o tener un apéndice cutáneo por delante de la oreja. Pero otros son defectos mayores y aquí se engloban nombres que implican importantes consecuencias para la vida del niño o para la función de los órganos: anofrtalmía o microftalmía, fisura palatina, espina bífida, onfalocele, atresia de esófago, enfermedad de Hirschprung, hernia diafragmática, enfisema lobar congénito, poliquistosis renal, transposición de grandes arterias, coartación de aorta, nevus melanocítico gigante congénito, etc.
Los defectos congénitos tienen gran importancia en salud pública, tanto para la calidad de vida de los niños, como por el impacto emocional de las familias y en el coste socio-sanitario. El mejor tratamiento de los defectos congénitos es la prevención primaria, es decir, intentar que el desarrollo embrionario y fetal no se altere.
Queremos dar a conocer a los lectores la labor que viene realizando en España el Estudio Colaborativo Español de Malformaciones Congénitas (ECEMC), grupo creado en 1976 por la Dra. Mª Luisa Martínez-Fría, y convirtiéndose en el primer registro de defectos congénitos de España, de características únicas y uno de los más importantes del mundo.
El ECEMC está constituido por un Grupo Coordinador multidisciplinar en epidemiología, biología, teratología clínica y y genética ubicado en el Instituto de Salud Carlos III (Madrid) y un Grupo Periférico en el que han venido colaborando más de 155 hospitales de España y más de 400 médicos. Entre estos hospitales, en la provincia de Alicante colaboran cuatro (Hospital General de Alicante, Hospital de Elche, Hospital de San Juan y Hospital de Torrevieja).
En estos 36 años de historia el ECEMC ha controlado un total de casi 3 millones de recién nacidos, con 41.000 niños con defectos congénitos (y similar número de controles sanos).
La epidemiología, la biología, la teratología clínica, la genética, la obstetricia y la pediatría se ponen al servicio de los niños con defectos congénitos a través de un buen diagnóstico y tratamiento, con un adecuado pronóstico y asesoramiento genético.
El ECEMC es un grupo que trabaja con CIENCIA, con CONCIENCIA y con CORAZÓN por un grave problema en nuestra sociedad: los defectos congénitos de nuestros hijos. Quien ha vivido un problema cercano así en un hijo o familiar, sabe bien de lo que hablamos. Y una de las grandes oportunidades que proporciona a la población es la posibilidad de disponer de un Servicio de Información Telefónica para la Embarazada (SITE) que es el 918228426 y detrás del mismo encontraremos profesionales de primera línea para resolver las dudas de las madres embarazadas y familiares.
Recientemente hemos difundido un vídeo sobre la labor del ECEMC y que os invitamos a conocer y a conocernos: [youtube]http://youtu.be/Pi6HI9ETilw[/youtube]