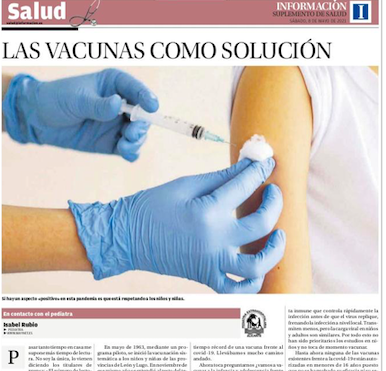
Publicado en el diario Información
La alergia alimentaria es una reacción exagerada del sistema inmunitario tras haber ingerido un determinado alimento. Ese alimento, por sí mismo, es inofensivo para las personas no alérgicas. Tampoco depende de la cantidad de alimento que se ingiere, cantidades mínimas provocarán la reacción. Puede aparecer a cualquier edad, aunque es más frecuente en los primeros años de vida.
¿Qué manifestaciones clínicas tiene la alergia alimentaria? Suele iniciarse a los 30-60 minutos de ingerir el alimento y los síntomas son muy variados, desde problemas de piel como picor, urticaria, hinchazón de labios y/o párpados, vómitos, diarrea… hasta síntomas más graves como
dificultad al respirar o shock anafiláctico.
Antes de continuar es necesario aclarar que alergia alimentaria no es lo mismo que intolerancia. En las intolerancias alimentarias no está involucrado el sistema inmunitario, por tanto el cuerpo no siente que está siendo atacado y en consecuencia los síntomas, aunque pueden ser parecidos, son de menor gravedad. En las intolerancias sí influye la cantidad de alimento ingerido: a más cantidad de alimento, más intensas son las manifestaciones clínicas.
¿Qué alimentos son los más frecuentemente responsables de las alergias? En los niños y en nuestro medio son el huevo, la leche de vaca, el pescado, los frutos secos, los mariscos, las legumbres, los cereales, algunas frutas y algunas especias.
¿Podemos prevenirlas? Recientemente la Academia Europea de Alergología e Inmunología Clínica ha actualizado sus recomendaciones para la prevención del desarrollo de alergias alimentarias en lactantes y niños pequeños.
Entre estas nuevas recomendaciones destacan:
* La introducción del huevo cocido, en cantidad de medio huevo o un huevo pequeño 2 veces por semana, entre los 4 y los 6 meses de edad. Aunque se hable de introducción de huevo en este intervalo, seguimos recomendando mantener la lactancia materna exclusiva hasta los 6 meses.
* Evitar, en bebés alimentados con lactancia materna, la suplementación con fórmula con proteína de leche de vaca durante la primera semana de vida. En los casos en los que se precise suplemento en este periodo de tiempo se propone hacerlo con leche materna donada, fórmula hidrolizada o fórmula elemental. A partir de la primera semana no hay contraindicación ni mayor riesgo de alergia si se utiliza este tipo de fórmula.
* Evitar usar fórmulas de soja en los primeros 6 meses de vida ya que contiene alto contenido en fitatos, aluminio y fitoestrógenos.
* No evitar alimentos potencialmente alergénicos durante el embarazo y la lactancia. No se ha demostrado que se reduzcan las alergias alimentarias cuando las mujeres los evitan. De hecho, la restricción dietética puede ser perjudicial tanto para la madre como para el niño ya que puede causar déficits nutricionales.
Cuando ya sabemos los alimentos a los que se es alérgico, la única manera de prevenir es evitar el consumo del alimento que provoca la reacción. Es clave conocer la composición de los alimentos que se van a ingerir, de ahí la necesidad de etiquetados claros. Nos obligará siempre a leer los ingredientes que constan en la etiqueta si queremos evitar cualquier susto.
En la normativa de la Unión Europea existen en la actualidad un total de 14 alérgenos reconocidos: cacahuetes, frutos secos de cáscara, soja, mostaza, huevos, altramuces, leche, pescado, cereales que contengan gluten, sésamo, apio, dióxido de azufre y sulfitos, moluscos y crustáceos. Los fabricantes de los alimentos comercializados en la Unión tienen la obligación de incluirlos en su etiquetado de manera destacada. Los científicos de la Autoridad Europea de Seguridad Alimentaria y de la Agencia Española de Seguridad Alimentaria y Nutrición asesoran en la legislación del etiquetado de alimentos, garantizando que los envases y la publicidad presenten la información precisa.
Por último, estar atentos cuando se coma fuera de casa, solicitando los ingredientes de cada plato e informando de la alergia. En casa, cocinar para todos los miembros de la familia prescindiendo del alimento; si no es posible, extremar las medidas usando utensilios exclusivos o evitando que esté en la cocina, pues a veces la inhalación del alimento puede desencadenar también la reacción.